|
Темы сайта |
|
  |
|
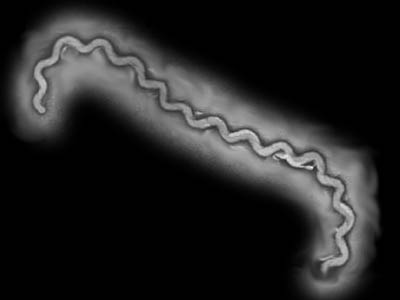
Лептоспироз - острая инфекционная болезнь,
вызываемая возбудителем из рода лептоспир, характеризующаяся
признаками капилляротоксикоза, поражением почек, печени,
центральной нервной системы, скелетной мускулатуры,
сопровождающаяся интоксикацией, лихорадкой, сильными миалгиями и
нередко желтухой. |
Клиническая картина лептоспироза
|
Инкубационный период составляет 4-14 дней.
Наблюдаются желтушные и безжелтушные формы болезни, имеющие
легкое, среднетяжелое и тяжелое течение. Типичная форма
заболевания начинается остро и характеризуется повышением
температуры тела в течение нескольких часов до 39-40°С, головной
болью, резкими болями в мышцах, особенно в икроножных. Миалгии
усиливаются при движении и бывают настолько выраженными, что
больной не может встать на ноги. Мышечный болевой синдром
считается типичным для лептоспироза, однако встречается не у
всех больных. В последующие дни интоксикация нарастает - больные
заторможены, усиливается головная боль, появляются тошнота,
рвота.
Характерен внешний вид бальных - лицо одутловато,
гиперемировано, сосуды склер, конъюнктив резко инъецированы.
Иногда появляются герпетические высыпания на губах и крыльях
носа. У части пациентов на 3-5-й день болезни отмечается
розеолезно-папулезная или эритематозная, реже петехиальная сыпь,
расположенная симметрично на коже конечностей и туловища. В
большинстве случаев имеет место микрополилимфаденит.
Наблюдаются глухость тонов сердца, гипотония, тахикардия. Над
легкими - жесткое дыхание, непостоянные сухие хрипы. При тяжелом
течении заболевания и у лиц, страдающих хроническим
алкоголизмом, часто развивается пневмония. Со 2-3-го дня болезни
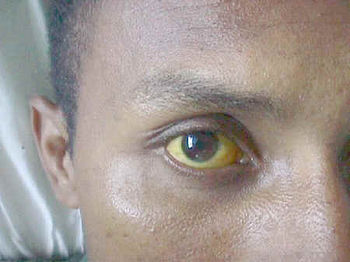
увеличивается печень, у 12-20% больных появляется желтуха
различной интенсивности, холурия. Ахолии кала обычно не
наблюдается. Биохимические исследования выявляют
гипербилирубинемию (с повышением уровня связанного и свободного
билирубина), умеренное повышение активности АлАТ и АсАТ. У
некоторых пациентов на 5-7-й день болезни развивается серозный
менингит. При исследовании периферической крови наблюдается
нейтрофильный лейкоцитоз, повышение СОЭ.
С первых дней болезни поражаются почки: вначале возникает
олигурия, умеренная протеинурия, в моче появляются лейкоциты,
эритроциты, гиалиновые цилиндры, клетки почечного эпителия.
Признаки поражения почек прогрессируют, что сопровождается
анурией, повышением содержания мочевины и креатинина в сыворотке
крови. Острая почечная недостаточность, приводящая к уремии,
является наиболее частой причиной смерти больных.
При тяжелом течении болезни состояние заметно ухудшается с
7-10-го дня, иногда раньше. Неблагоприятным прогностическим
признаком является веморравический синдром - петехиальная сыпь,
кровоизлияния в склеру, конъюнктивы и в местах инъекций,
гематурия, носовые кровотечения, кровоизлияния во внутренние
органы.
Для большинства же больных прогноз благоприятный.
Продолжительность лихорадки составляет 5-12 дней, затем
температура литически снижается до нормы. У некоторых больных
наблюдается длительный субфебрилитет. У лиц, не получавших
антибактериальной терапии, через 3-9 дней апирексии возникает
вторая волна лихорадки, меньшей продолжительности, сболеелегкими
клиническими проявлениями. Иногда течение заболевания включает
2-3 подобных рецидива.
Обычно к концу 2-й недели самочувствие улучшается,
восстанавливается диурез, регрессируют симптомы интоксикации,
желтуха. Общая продолжительность болезни составляет 3-4 недели.
Наиболее частыми осложнениями являются - инфекционно-токсический
шок, геморрагический синдром, острая почечная или
почечно-печеночная недостаточность, а также поражения глаз -
увеит, ирит, иридоциклит и др., сохраняющиеся в течение
нескольких недель периода реконвалесценции. У некоторых больных
возникают рецидивы.
Существуют стертые формы болезни, протекающие легко без
поражения почек, печени, имеющие сходство с клиническими
проявлениями гриппа. Эти формы лептоспироза могут быть
диагностированы только на основании данных специфического
лабораторного обследования. |
Диагностика лептоспироза
|
|
Клинический диагноз в типичных случаях может быть
поставлен на основании клинических (острое начало, высокая
лихорадка, ознобы, миалгии, характерный вид больного;
гепато-лиенальный синдром, менингеальные симптомы, эритематозные
и геморрагические высыпания, признаки поражения почек) и
эпидемиологических данных (профессиональный фактор: работники
мясопер срабатывающей промышленности, животноводческих ферм,
лица, соприкасающиеся породу своей деятельности с синантропными
грызунами, пребывание в эндемичном очаге - охота, рыбалка,
купание и употребление воды из открытых водоемов, контакт с
больными животными или носителями - собаками, ондатрами,
нутриями и т. д.). Для подтверждения диагноза используют
бактериологический и серологический методы. Материалом для
бактериологического исследования могут служить кровь, моча,
цереброспинальная жидкость. |
Лечение лептоспироза
|
Госпитализация больных осуществляется в
инфекционные стационары, при необходимости - отделения и палаты
реанимации. При уходе за больными основное внимание уделяют
выявлению ранних признаков почечной недостаточности и
инфекционно-токсического шока, поэтому необходимо тщательно
следить за диурезом, сердечно-сосудистой деятельностью.
При тяжелых формах болезни вводят противолептоспирозный
иммуноглобулин по 10 мл внутримышечно (после постановки кожной
пробы) в течение 3 дней. Больным назначают пенициллин в дозе,
зависящей от тяжести инфекции - от 6 000 000 до 12 000 000
ЕД/сут. При тяжелом течении заболевания, сопровождающемся
менингеальной симптоматикой, доза пенициллина повышается до 18
000 000 ЕД/сут.
После выписки из стационара больной наблюдается в
амбулаторно-поликлинических условиях: при наличии остаточных
офтальмологических явлений - у офтальмолога; при остаточных
неврологических явлениях - у невропатолога; при поражении почек
в виде нефрита - у нефролога; при отсутствии указанных явлений -
у инфекциониста. Сроки выписки больных из стационара зависят от
тяжести инфекции и характера осложнений. После выписки из
стационара реконвалесценты нуждаются в освобождении от тяжелого
физического труда, спортивных соревнований, работы, связанной с
промышленными вредностями, на 3-6 месяца. В течение 2-3 месяцев
необходимо соблюдать диету, исключающую алкоголь, острую,
жареную, жирную пищу.
Диспансерное наблюдение проводится инфекционистом или терапевтом
6 мес и включает контрольные анализы периферической крови, мочи
(1 раз в 2 месяц), обследование окулистом, невропатологом. Если
лептоспироз сопровождался развитием нефрита-диспансерное
наблюдение и долечивание у нефролога не менее 2 лет. |
|
По материалам:
http://www.gen.su/.
|
|

